15/10/2025 04:35
15/10/2025 04:34
15/10/2025 04:34
15/10/2025 04:34
15/10/2025 04:34
15/10/2025 04:33
15/10/2025 04:33
15/10/2025 04:33
15/10/2025 04:33
15/10/2025 04:32
Buenos Aires » Infobae
Fecha: 14/10/2025 22:45
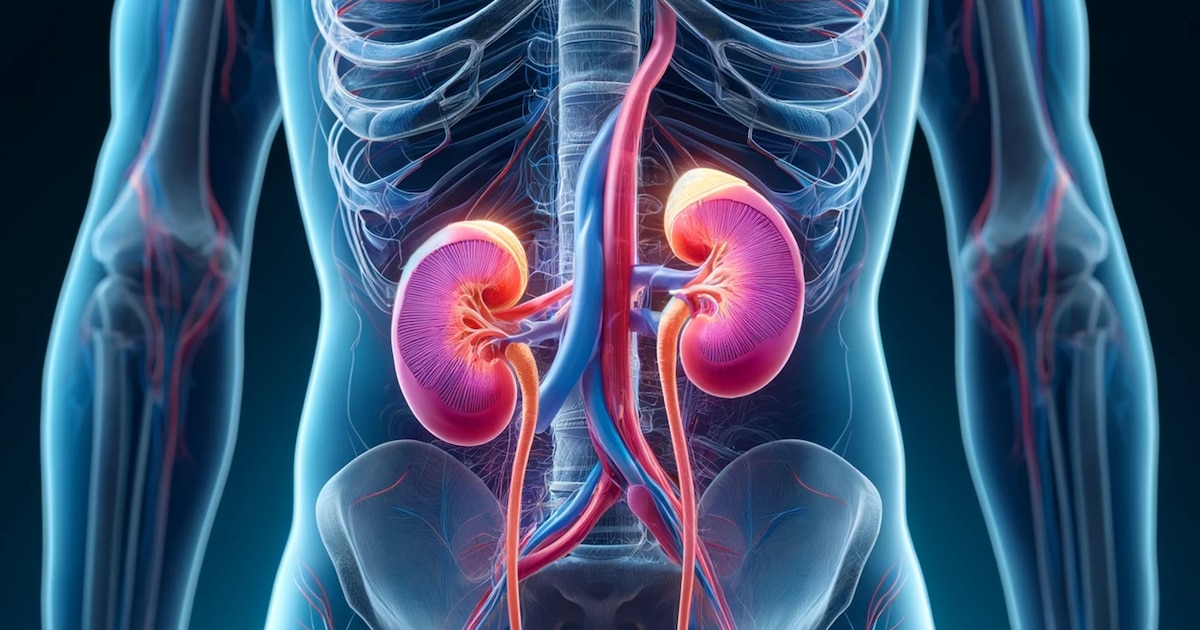
La conversión artificial del tipo sanguíneo en órganos humanos propone una solución inédita para optimizar los trasplantes y reducir la espera de miles de pacientes en el mundo (Nature Biomedical Engineering) Un equipo internacional de científicos logró un avance sin precedentes en la medicina de trasplantes al convertir el tipo de sangre de un riñón humano, que posteriormente fue implantado en un paciente con muerte cerebral. Este desarrollo podría transformar la compatibilidad de órganos y reducir las largas listas de espera que afectan a miles de personas en todo el mundo, informó Smithsonian Magazine. El experimento, publicado en la revista Nature Biomedical Engineering, consistió en modificar un riñón de tipo A para convertirlo en tipo O, considerado el tipo universal. Los investigadores, liderados por Stephen Withers y Jayachandran Kizhakkedathu de la Universidad de Columbia Británica, utilizaron enzimas específicas para eliminar los antígenos A de la superficie del órgano. Withers explicó a Smithsonian Magazine: “Es como quitar la pintura roja de un coche y dejar al descubierto la imprimación neutra; una vez hecho esto, el sistema inmunológico ya no percibe el órgano como extraño”. En la intervención, el riñón convertido se trasplantó a un hombre de 68 años con muerte cerebral, con autorización familiar. Los médicos optaron por no administrar terapias inmunosupresoras habituales en trasplantes de donantes vivos para observar la reacción natural del organismo ante el órgano modificado. El procedimiento experimental se realizó en un hombre de 68 años, permitiendo observar la respuesta inmunológica real sin intervenciones impedidas en donantes vivos (Freepik) El riñón funcionó correctamente durante dos días; el tercer día, comenzó a producir nuevamente antígenos A, lo que provocó rechazo inmunológico. Los científicos, según Smithsonian Magazine, consideraron este resultado como esperado y valioso para evaluar la durabilidad de la conversión en condiciones reales. Compatibilidad de órganos y desafíos actuales El tipo O es conocido como “donante universal” porque carece de antígenos A y B en los glóbulos rojos, permitiendo la compatibilidad con pacientes de cualquier grupo sanguíneo. La compatibilidad sanguínea suele ser el principal obstáculo en los trasplantes de órganos. Generalmente, se exige que donante y receptor coincidan en el tipo de sangre para evitar el rechazo. En donantes vivos, el sistema inmunológico del receptor se suprime de manera intensiva antes de la cirugía, pero esto no es posible con órganos de donantes fallecidos, que deben ser trasplantados de inmediato. La escasez de órganos compatibles y las desigualdades en el acceso al trasplante son problemas persistentes. En Estados Unidos, más de 92.000 personas esperan un trasplante de riñón, y cada día fallecen 13 pacientes sin recibir uno, según Smithsonian Magazine. Los pacientes con sangre tipo O enfrentan esperas de 2 a 4 años más largas que quienes tienen otros tipos, ya que solo pueden recibir órganos de donantes O, mientras que sus riñones pueden asignarse a cualquier receptor, agudizando la escasez. La ausencia de antígenos A y B en los glóbulos rojos del tipo O lo convierte en el donante universal, pero la estricta compatibilidad sanguínea sigue limitando el acceso igualitario a los trasplantes (Freepik) Además, minorías étnicas sufren inequidades demostradas en el acceso a trasplantes, como mostró un informe de la National Academies of Science, Engineering and Medicine en 2022. Un futuro con menos barreras en los trasplantes El desarrollo de órganos con tipo de sangre universal podría aumentar la disponibilidad de órganos compatibles y reducir desigualdades. Aisling MacMahon, directora ejecutiva de Kidney Research U.K., calificó el concepto de riñón donante universal como “potencialmente transformador”, según retomó Smithsonian Magazine. Aunque la técnica está en fases iniciales y aún requiere perfeccionamiento para evitar el rechazo inmunológico a largo plazo, los investigadores sostienen que este enfoque, centrado en el órgano y no en el receptor, constituye un cambio de paradigma en la medicina de trasplantes. Kizhakkedathu expresó a Smithsonian Magazine su convicción de que este avance podría beneficiar a muchas personas en el futuro.
Ver noticia original